Funkcja seksualności i Psyche
Seksualność funkcjonuje najlepiej w swojej oryginalnej, naturalnej i fizjologicznej formie, z możliwością doświadczania, fantazji, wczesnych wspomnień, pragnień i uczuć odgrywających główną rolę. Jednak, jak to już opisał Fritzsche i Wirsching, istnieją różnice między mężczyznami i kobietami: aspekt psychologiczny kobiet wpływa na całą ich seksualność. Nacisk kładzie się na dobrą atmosferę i jest związany z całą jej osobą. Seksualność jest inna u mężczyzn. Uważają swoją seksualność za proces biologiczny, połączony z zachowaniem zorientowanym na genitalia.
Zarówno u mężczyzn, jak i u kobiet system limbiczny i podwzgórze są odpowiedzialne za seksualność. Stymulacja jest wywoływana przez organy zmysłów (węch, widzenie, słuch, uczucie) i bodźce wrażliwe. Fantazje i pamięć mają tu ogromne znaczenie (Fritzsche K, Wirsching M, 2006).
Hormonów płciowych
Androgeny (androstenion i testosteron) wpływają na libido. Zarówno mężczyźni, jak i kobiety powinni mieć wystarczający poziom androgenów, aby odczuwać rozdrażnienie seksualne, reaktywność i przyjemność. Estrogen jest odpowiedzialny za wzrost libido. Gestageny mają bardziej redukujący libidozę efekt. Estrogeny i progestyny razem, ale mają mniejszy wpływ niż androgeny.
Wiek ma również wpływ na seksualność. Pobudliwość seksualna mężczyzn i siła erekcji maleje wraz z wiekiem. Męski narząd płciowy luzuje się szybciej po wytrysku, a czas załamania światła wydłuża się. U kobiet zdolność do reagowania zachowuje się inaczej. Ogólnie rzecz biorąc, pozostaje ona stała, ale dostosowuje się do potrzeb partnera.
Kiedy osiągniesz orgazm, mężczyźni są zazwyczaj szybsi niż kobiety. Jednak u kobiet, kulminacja trwa dłużej. Dobrobyt subiektywny kobiet jest bardziej zróżnicowany niż mężczyzn.
Zaburzenia seksualności
Do najczęstszych schorzeń u kobiet należą: pochwy, brak zainteresowania seksem i trudności z orgazmem.
U mężczyzn, ejakulatio praecox i problemy z erekcją należą do głównych problemów.
W większości badań temat seksualności pozostaje tematem tabu. Jak to już zostało opisane przez Fritzschego i Wirschinga, należy zająć się zaburzeniami seksualnymi, pożądaniem i niechęcią. (Fritzsche K, Wirsching M, 2006)
Jestem zdania, że popęd seksualny ma ogromną moc w życiu człowieka i odgrywa dużą rolę. Skargi fizyczne są tu ważne do rozważenia: Obszar miednicy i podbrzusze, szczególnie u starszych pacjentów, długa choroba, operacja na narządzie płciowym i problemy po porodzie.
Są rzeczy, które towarzyszą nam przez całe życie i mają decydujący wpływ na zdrowie lub chorobę:
– Zdrowa więź emocjonalna od dzieciństwa i dalej.
– Model podatności na zagrożenia i naprężenia
– Sposób radzenia sobie z chorobš.
– Odporność i salutogeneza
Choroba i zdrowie są względne i składają się z wzajemnego oddziaływania subiektywnego stanu pacjenta, jego historii życia, odporności na stres i strategii radzenia sobie z chorobą.
Stres
Stres jest stanem, który może być spowodowany zarówno przez uszkodzenia fizyczne (zagrożona homeostaza biologiczna lub alostaza), jak i przez okoliczności psychospołeczne. Reakcja na stres jest wysiłkiem organizmu na rzecz adaptacji biologicznej homeostazy lub alostazy poprzez zmianę zdolności adaptacyjnych na poziomie wegetatywnym i endokrynologicznym. Allostaza to strategia radzenia sobie z ekstremalnymi stresami, takimi jak głód, izolacja, ekstremalne wahania temperatury i długotrwały brak snu. Homeostaza ustanawia równowagę pomiędzy zawartością tlenu we krwi, pH i temperaturą ciała.
Ciało nie radzi sobie z wysiłkiem przywracania normalnego zachowania podczas permanentnego stresu. W przypadku chwilowych naprężeń, proces produkcyjny jest wyłączany. Wrodzone mechanizmy ochrony przed stresem są uwarunkowane genetycznie; u niektórych osób, jak już wskazują Fritzsche i Wirsching, nadal mogą one ulec uszkodzeniu w wyniku urazów wczesnego dzieciństwa lub doświadczeń związanych z utratą. (Fritzsche K, Wirsching M, 2006)
Stres podczas oddzielania w zachowaniu zwierząt
Jak już opisał Fritzsche i Wirsching, następujące reakcje pojawiły się bezpośrednio po urodzeniu po dwutygodniowej separacji od szczurzych dzieci: Odpady katecholaminy, redukcja neokleoprotein, syntezy białek i hormonów wzrostu oraz redukcja aktywności serca i układu oddechowego. Co więcej, doszło do opóźnionego dojrzewania mózgu. Wystąpiły zaburzenia snu, a aktywność ruchowa wzrosła w wyniku dominującego unerwienia parasympatycznego. Z drugiej strony, kontakt z ciałem, taki jak głaskanie i kontakt wzrokowy, spowodował znaczne zmniejszenie stresu. Dobre samopoczucie wzmocniło wrodzone mechanizmy obronne.
Oś Locus Coeruleus-Norepinefryna (oś LC-NE) i oś kory mózgowo-rdzeniowej (oś HNN) odgrywają centralną rolę na poziomie organicznym w redukcji stresu. (Fritzsche K, Wirsching M, 2006)
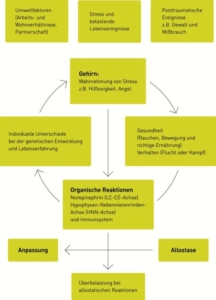
Alostatyczne przeciążenie i reakcja na stres.
Rys. 3: Przeciążenie reakcją allostatyczną spowodowaną naprężeniami.
Zmieniona przyjęta po McEwen (1998) z Fritzsche K, Wirsching M, 2006, str. 21.
Stres ma również wpływ na astmę oskrzelową, stwardnienie rozsiane, alergie i reumatoidalne zapalenie stawów. Stres trwający od jednego dnia do jednego tygodnia prowadzi, jak to już opisują Fritzsche i Wirsching, do wzrostu aktywności na neuropinefrynie (oś LC-CE), osi przysadki mózgowo-koręczynnej (oś HNN) i układu odpornościowego (IS). Hipokamp odgrywa tu ważną rolę. Ciągłe przeciążenie tych mechanizmów prowadzi do dysfunkcji osi HNN i do stresu poznawczego.
Przykład pokazuje sytuację stresową z partnerem, który cierpi na chorobę Alzheimera i jest pod opieką: Na podstawie badań nad szczepieniami przeciwko grypie stwierdzono, że we krwi występuje mniej przeciwciał. Po latach udowodniono, że osoba była bardziej podatna na choroby. Interleukina 6 (IL-6) powoduje wzrost poziomu przeciwciał we krwi. Oś kory podwzgórze-przysadka-nadnercza ma wpływ na równowagę kortyzolu. Poprzez aktywację IL-6, uwalnianie kortyzolu jest zwiększone i tym samym prowadzi do zahamowania układu odpornościowego. (Fritzsche K, Wirsching M, 2006)
Stres wpływa na zatrzymanie akcji serca.
Badanie 40 pacjentów związanych ze stresem i nadużywaniem, szczególnie po ciężkim podnieceniu, takim jak utrata bliskiej osoby, nalot drogowy lub ogromne straty finansowe, wykazało, że aminy katecholowe odpowiedzialne za kardiomiopatię związaną ze stresem były 30 razy wyższe u tych osób niż u osób zdrowych.
W związku z chorobami autoimmunologicznymi, układ odpornościowy, nerwowy i hormonalny określane są jako jednolite funkcje. Jeśli jeden z tych systemów nie działa, inne systemy, jak już wspomniano przez Fritzsche i Wirschinga, reagują z kontrregulacją. Jeżeli hormon stresu – kortyzol nie może spełniać swojej funkcji, istnieje zwiększone ryzyko wystąpienia stanu zapalnego. To się nazywa choroba autoimmunologiczna. Pacjenci z podrażnieniami osi HNN reagują zespołem zmęczenia i fibromialgii. (Fritzsche K, Wirsching M, 2006)
Strategie przeciwdziałania stresowi
Relacja międzyludzka powinna być respektowana za wszelką cenę. Odgrywa ważną rolę jako czynnik ochronny przed przeciążeniem spowodowanym chronicznym stresem.
– Własna odporność psychiczna i fizyczna nie powinna być przeciążona.
– Metody relaksacyjne wspierają zadanie wegetatywne i wpływają na zarządzanie stresem.
– W miarę możliwości należy unikać sytuacji stresowych.
– Zdrowa dieta, odpowiedni sen i sport wspomagają mechanizmy obronne organizmu.
Z punktu widzenia teorii więzi, można zadać sobie pytanie, co sprawia, że jesteś zdrowy, a co sprawia, że jesteś chory. Moim zdaniem doświadczenia pierwszych sześciu lat życia towarzyszą nam przez całe życie. Dziecko potrzebuje jedzenia i ciepła, ma potrzebę emocjonalnego przywiązania, bliskości i bezpieczeństwa. Jak już opisał Fritzsche i Wirsching, jeśli mimika twarzy i gesty dziecka są wystarczająco wrażliwe, by być matką/ojcem lub emanowały od innego opiekuna, Exytocin jest uwalniany, co daje niemowlęciu przyjemne uczucia. Amygdala, hipokamp, kora przedczołowa i mózg powodują uwolnienie glukortykoidu (CRH) w sytuacji stresowej, ale ma to efekt ochronny ze względu na bezpieczeństwo wiązań (Fritzsche K, Wirsching M, 2006).
Udowodniono, że bezpieczne połączenie zwiększa odporność na stres i tłumi reakcję na stres.
Jeżeli matka/osoba udzielająca referencji nie zaspokaja w wystarczającym stopniu wiążących potrzeb dziecka, prowadzi to do niepewnego i ambitnego zachowania.
Choroba matki/osoby udzielającej referencji może prowadzić do zaburzenia w rozwoju systemu zarządzania stresem u dziecka.
Oś HNN jest aktywowana przez zwiększone uwalnianie glukortykoidów (CRH), co może prowadzić do podniesienia poziomu kortyzolu we krwi i tym samym do uszkodzenia hipokampa. Dzieci cierpiące na urazy fizyczne lub psychiczne rozwijają nadreaktywność neuropinefryny (oś LC-CE) i osi HNN.
Stres psychospołeczny odczuwany szczególnie w dzieciństwie odgrywa ważną rolę i prowadzi do zwiększonej podatności na stres w późniejszym życiu. Udowodniono, że alkohol, narkotyki, walka lub ucieczka od zachowań i wycofanie społeczne są skutkami tych wczesnodziecięcych zaburzeń psychospołecznych. Palenie tytoniu, częste zmiany partnera i miejsca pracy oraz deficyt snu i ćwiczeń fizycznych przypisuje się również stresowi z dzieciństwa.
Stały stres prowadzi do chorób fizycznych i psychicznych.
Stres psychospołeczny jest czynnikiem wyzwalającym 20% wszystkich chorób.
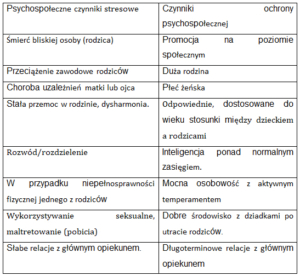
Następna tabela pokazuje zwiększone ryzyko cierpienia na chorobę psychiczną lub fizyczną w wyniku negatywnych doświadczeń i przywiązań w dzieciństwie. Rozróżniamy współczynniki ochrony i obciążenia. Jak podkreślają już Fritzsche i Wirsching, czynniki ochronne mają wpływ równoważący na dziecko, wzmacniają odporność psychologiczną i mogą wchłonąć negatywne doświadczenia. W pierwszych trzech latach życia edukacja i socjalizacja są bezpośrednio powiązane neuronalnie w mózgu. W ten sposób czynniki ochronne mogą złagodzić negatywny wpływ na mózg (Fritzsche K, Wirsching M, 2006).
Tabela 1: Tabela ta przedstawia skutki, jakie pozytywne lub negatywne czynniki stresowe przyczyniają się do zaburzeń w dzieciństwie i w dorosłym życiu.
Tabela 1: Stres i czynniki ochronne w dzieciństwie
(Fritzsche K, Wirsching M, 2006, str. 24-33)
2.9 Przetwarzanie i (radzenie sobie z chorobami)
Coping opisuje proces pogodzenia się pacjenta z chorobą. Obejmuje ona, jak Fritzsche i Wirsching już wyjaśniono, wszystkie emocjonalne, świadome reakcje i zorientowane zachowanie chorego w celu przezwyciężenia lub tolerowania problemów i szczepów oraz ograniczenia poczucia zagrożenia w przypadku utraty kontroli. Postawa i pogląd pacjenta determinują wynik choroby lub kryzysu życiowego. Postawa pacjenta decyduje o tym, jakie opcje zarządzania kryzysowego są dostępne (Fritzsche K, Wirsching M, 2006).
Trzy poziomy zarządzania chorobami
Poziom zachowań:
Unikanie, wycofanie, poddanie się, otwartość, aktywna współpraca (lekarze, personel pielęgniarski, …)
Poziom poznawczy:
Pozyskiwanie wiedzy o chorobie z książek, Internetu, magazynów i przez psychoterapeutów. Pozytywne dostrzeżenie zagrożenia chorobą poprzez minimalizację lub uspokajające zdania: „Będzie lepiej, nie będzie źle, inni też przeżyli”.
Skuteczny poziom przetwarzania danych
od niepokoju i smutku do stanów psychopatologicznych: Odwrót, ataki paniki, agresywne zachowanie, zachowanie samobójcze, …
Czynniki wpływające na chorobę:
– Wzorce radzenia sobie z chorobą zagrażającą życiu poprawiają zarządzanie stresem. Z drugiej strony, wyuczona bezradność zmniejsza opór osoby dotkniętej chorobą.
– Wizerunek własny pacjenta wpływa na obraz choroby.
– Sposób postępowania z upośledzeniem fizycznym wpływa na stopień zaawansowania choroby.
– Świadome strategie: poszukiwanie wsparcia społecznego, gromadzenie ogólnych informacji, rozproszenie uwagi społeczeństwa poprzez sport, teatr i kino,
Poszukiwanie sensu, religijności, rozmów, spacerów.
– Nieprzytomne strategie: Mechanizmy obronne powinny pomóc w walce z nieprzyjemnymi doświadczeniami, takimi jak choroby i gorycz. Niemniej jednak, bronione myśli i uczucia pojawią się jako marzenia, obsesje, niepokój i depresja. (Fritzsche K, Wirsching M, 2006)
Najważniejsze mechanizmy obronne
Zaprzeczenie:
Nie chce się przyznawać się do rzeczywistości przy diagnozowaniu i rozpoczęciu poważnej choroby (np. nowotworu).
Wsparcie społeczne:
Jak podkreślają już Fritzsche i Wirsching, ważne jest, aby pacjent otrzymał wsparcie socjalne od bliskich mu osób, lekarza lub personelu pielęgniarskiego. Pacjenci minimalizują swój stan chorobowy i często prezentują się nieświadomie. Tutaj w grę wchodzi kompetentne doświadczenie lekarza, który wie, co pacjent nieświadomie postrzega. Lekarz nie zostawia tego tak, jak jest, ale uświadamia pacjentowi, że jest to zaprzeczenie.
W przeciwnym razie zaufanie pacjenta do lekarza zmaleje, zwłaszcza, że
najpóźniej, gdy choroba postępuje, a stan zdrowia i stan zdrowia zwierząt
pacjenci pogarszajš się drastycznie.
Rozkojarzenie:
Pacjent wierzy w nienaruszalność swojego ciała; uważa obecność choroby za nierealną.
Projekcja:
Pacjent zaprzecza swojemu strachowi i kieruje go na bliskich mu ludzi.
Intellectualizuj:
Bez emocji, czysto poznawczej i formalnej, pacjent ocenia swoją sytuację, czasami sugeruje leczenie, np. ektomię zdrowego drugiego narządu, aby utrzymać ideę wyleczenia.
Zmiana i racjonalizacja:
Pacjent widzi skutki uboczne przyjmowania leku jako przyczynę jego złego stanu zdrowia. Oto przesunięcie długu (Fritzsche K, Wirsching M, 2006)
Przyszłość medycyny psychosomatycznej w opiece zdrowotnej
Medycyna psychosomatyczna postrzega człowieka jako jednostkę, składającą się nie tylko z organów, genów itp. Psychosomatyka stara się postrzegać swoje działania w kategoriach dobrego samopoczucia człowieka jako całości w kategoriach aspektów fizycznych, psychologicznych i społecznych. W porównaniu z inżynierią genetyczną, medycyna psychosomatyczna, jak to już opisuje Deter, nie tylko sprowadza się do genów, ale postrzega człowieka jako istotę holistyczną, osadzoną w jego indywidualnym środowisku lub jego relacjach międzyludzkich. Człowiek jest częścią systemu komunikacji i reaguje adaptacją, zmianą, regulacją i kontrregulacją do wymogów środowiska. Jeśli można doświadczyć wyzwań jednostki w taki sposób, w jaki zostały one rozwiązane, wspomaga to dobre samopoczucie i jest korzystne dla zdrowia. W przeciwieństwie do tego, osłabienie całego organizmu prowadzi do choroby. Właśnie dlatego, że medycyna psychosomatyczna nie chce kontrolować życia, myśl ta będzie miała wielkie znaczenie w przyszłości. (Deter H C, 2001)
Univ. Prof. Dr. Andrawis.